Le Canada consacre une moins grande part de son budget total en matière de santé aux soins primaires comparativement à la moyenne des pays de l’Organisation de coopération et de développement économiques (OCDE) (5,3 % c. 8,1 %).
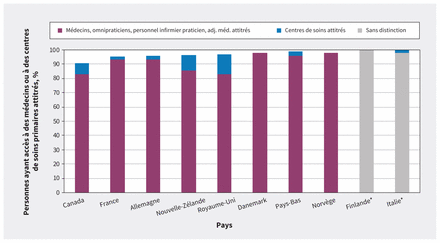
Pour orienter ses politiques relatives aux soins primaires, le Canada peut s’inspirer des pays de l’OCDE, comme le Royaume-Uni, la Norvège, les Pays-Bas et la Finlande, où plus de 95 % des gens ont accès à des médecins ou des centres de soins primaires attitrés.
Une analyse de ces pays montre que ceux qui ont des niveaux élevés de continuité relationnelle entre patientèle et centres de soins primaires ont de plus solides ententes contractuelles et exigences de reddition de compte avec les médecins de famille, y compris en ce qui concerne la localisation de leurs lieux de pratique, la portée des services et les malades acceptés.
Les pays qui ont des niveaux élevés de continuité relationnelle entre patientèle et centres de soins primaires ont des nombres similaires de médecins de famille, mais un moins grand nombre d’entre eux travaillent dans des cliniques sans rendez-vous ou dans des domaines ciblés; la rémunération des médecins de famille se fait par capitation ou salaire, le travail est effectué en équipes interprofessionnelles et les outils numériques et systèmes d’information sont excellents.
Les systèmes de santé qui reposent sur un solide réseau de soins primaires obtiennent de meilleurs résultats, ont moins de dépenses et sont plus équitables1. Pourtant, même au début de la pandémie de COVID-19, environ 17 % de la population canadienne disaient ne pas avoir de médecin de soins primaires attitré2. Simultanément, au Canada, on assiste à un déclin des inscriptions en médecine familiale comme spécialité3, et un plus grand nombre de médecins de famille qui sortent des universités choisissent de ne pas pratiquer en cabinet omnipraticien4. La pandémie a encore aggravé la pression en poussant certains médecins de famille vers une retraite hâtive5, un phénomène qui n’est pas unique au Canada6.
Dans le but d’éclairer les politiques canadiennes en matière de soins primaires, nous avons identifié les pays de l’Organisation de coopération et de développement économiques (OCDE) qui ont de tout temps eu des niveaux élevés de continuité relationnelle entre patientèle et centres de soins primaires, nous avons comparé diverses variables pertinentes et identifié les stratégies utilisées par ces pays pour obtenir un niveau élevé de continuité relationnelle. Les leçons que nous en tirons concernent autant l’organisation des systèmes de santé que les caractéristiques spécifiques des centres de soins primaires en ce qui a trait au financement, au soutien et à la reddition de compte. Nous définissons la notion de continuité relationnelle entre patientèle et centres de soins primaires par la perception de la patientèle qu’elle a accès à des médecins ou des centres de soins primaires attitrés. Au Canada, les médecins de soins primaires sont soit des médecins de famille, soit des infirmières et infirmiers praticiens; dans d’autres pays, cela inclut aussi les adjointes et adjoints aux médecins. Nous utilisons le terme médecin de famille ou omnipraticien, puisque c’est un terme plus souvent employé dans certains autres pays. Les principales sources des données sont l’Enquête de 2020 du Fonds du Commonwealth2, les rapports des systèmes de santé en transition (Health Systems in Transition [HiT]), édités par l’Observatoire européen des systèmes et des politiques de santé7 et les Profils des systèmes de santé internationaux du Fonds du Commonwealth8.
Comment le Canada se compare-t-il aux pays semblables ayant un niveau élevé de continuité relationnelle entre patientèle et centres de soins primaires?
Nous avons identifié 9 pays ayant des niveaux de continuité relationnelle de 95 % ou plus, notamment la France, l’Allemagne, la Nouvelle-Zélande, le Royaume-Uni, le Danemark, les Pays-Bas, la Finlande, l’Italie et la Norvège (figure 1). D’autres pays de l’OCDE peuvent aussi avoir des niveaux élevés de continuité relationnelle entre patientèle et centres de soins primaires (p. ex., Israël), mais les données comparables étaient indisponibles. Nous avons comparé le Canada à ces 9 pays sur le plan des caractéristiques nationales, des paramètres de santé et des systèmes de santé (tableau 1).
Pourcentage de la population ayant accès à des médecins ou des centres de santé attitrés, par pays. Données de l’Enquête de 2020 du Fonds du Commonwealth en réponse à la question: « Avez-vous accès à des médecins ou centres de santé attitrés? »2. *Pour la Finlande et l’Italie, les données proviennent des rapports sur les systèmes de santé en transition9,10. Ces pays ont un degré de continuité relationnelle de 100 %, mais on ne peut établir quelle proportion de la population a accès à des médecins plutôt qu’à des centres de soins attitrés.
Caractéristiques des pays de l’Organisation de coopération et de développement économiques ayant des niveaux élevés de continuité relationnelle
Dans les 9 pays comparateurs, la grande majorité de la population disait avoir accès à des omnipraticiens attitrés; cependant, 10,8 % et 13,9 % de la population en Nouvelle Zélande et au Royaume-Uni, respectivement, ont déclaré avoir accès à un centre de soins primaires attitré2. La recherche a montré que les soins primaires longitudinaux fondés sur le lien individuel malade–médecin sont associés à de meilleurs résultats21, mais on ignore si l’accès aux centres de soins primaires attitrés exerce les mêmes bienfaits.
Selon l’Enquête de 2020 du Fonds du Commonwealth, le Canada présentait un niveau de continuité relationnelle de 90,5 %, dont 82,9 % auprès d’omnipraticiens attitrés. Au Canada, la patientèle est généralement attitrée à des médecins spécifiques, de sorte que les 7,6 % ayant déclaré avoir leur centre de soins régulier pourraient avoir fait référence à une clinique sans rendez-vous2.
La taille de la population canadienne, le degré de ruralité et les inégalités de revenus se situaient dans l’éventail des valeurs moyennes par rapport aux pays comparateurs, tout comme la distribution par âge et sexe et la morbidité liée aux maladies chroniques. Comparativement aux autres pays, le Canada présentait des taux de mortalité maternelle et infantile relativement élevés en 2020. Les dépenses totales en matière de santé au Canada se situaient dans l’éventail des valeurs moyennes pour les différents pays; toutefois, à 70 %, le Canada avait la plus faible proportion de dépenses publiques totales, une statistique demeurée constante depuis les années 199022. Le Canada, le Royaume-Uni et le Danemark présentaient les plus bas nombres de lits d’hôpitaux par personne.
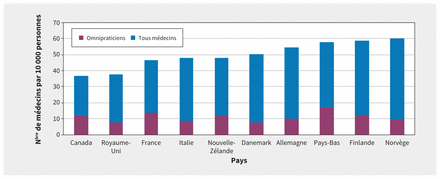
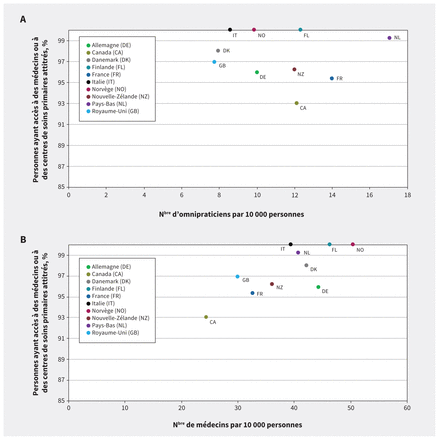
Même si le nombre d’omnipraticiens par personne au Canada se situait près de la moyenne, le pays présentait le plus bas nombre total de médecins par personne (figure 2). Les figures 3A et 3B illustrent le lien brut entre la proportion de la population ayant des médecins ou centres de soins attitrés, et le nombre d’omnipraticiens et le nombre total de médecins par personne. La proportion d’omnipraticiens ne semble pas associée au niveau de continuité relationnelle entre patientèle et centres de soins primaires (r = −0,098); toutefois, les pays ayant un nombre plus élevé de médecins par personne semblent aussi avoir des niveaux plus élevés de continuité relationnelle entre patientèle et centres de soins primaires (r = 0,78). La définition de la médecine générale peut différer d’un pays à l’autre, ce qui influe sur les comparaisons23.
Nombre total de médecins et nombre d’omnipraticiens par 10 000 de population par pays. Données sur le nombre total de médecins selon l’Organisation mondiale de la santé (OMS)19. Nombre d’omnipraticiens par 10 000 personnes calculé en divisant le nombre total des omnipraticiens fourni par l’OMS20 par la population totale du pays selon les données de l’Organisation de coopération et de développement économiques11.
(A) Niveau de continuité relationnelle entre patientèle et centres de soins primaires par rapport au nombre d’omnipraticiens par 10 000 de population par pays (r = −0,098, r2 = 0,0096, p = 0,79). (B) Taux d’inscription aux centres de soins primaires par rapport au nombre total de médecins par 10 000 de population par pays (r = 0,78, r2 = 0,60, p < 0,05). Données sur les inscriptions selon l’Enquête de 2020 du Fonds du Commonwealth en réponse à la question: « Avez-vous accès à des médecins ou centres de santé attitrés? »2. Nombre d’omnipraticiens par 10 000 de population calculé en divisant le nombre total d’omnipraticiens selon l’Organisation mondiale de la santé20 par la population totale des pays selon les données de l’Organisation de coopération et de développement économiques11.
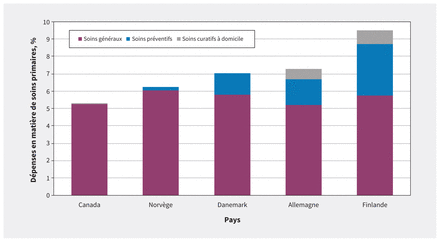
Une analyse effectuée par l’Organisation mondiale de la santé (OMS) a révélé que le Canada consacrait une moins grande part de son budget de santé total aux services de soins primaires comparativement à la moyenne des 21 pays de l’OCDE (5,3 % c. 8,1 %, en excluant les soins dentaires)24; les données pour le Canada et 4 des pays comparateurs pour lesquelles elles étaient disponibles sont présentées à la figure 4.
Dépenses en soins primaires par rapport aux dépenses totales en matière de santé. Les dépenses en soins primaires correspondent aux soins curatifs généraux non hospitaliers (p. ex., consultations habituelles auprès d’omnipraticiens ou de personnel infirmier pour des traitements ponctuels ou des problèmes de santé chroniques), soins curatifs à domicile (p. ex., principalement visite à domicile par les omnipraticiens ou le personnel infirmier) et services de soins préventifs (p. ex., vaccination ou bilans de santé). Les données ne proviennent que de pays pour lesquels elles sont disponibles dans l’exposé des politiques sur les soins primaires de l’Organisation de coopération et de développement économiques24.
Quelles stratégies systémiques favorisent la continuité relationnelle entre patientèle et centres de soins primaires dans les pays comparateurs?
Pour analyser les stratégies des systèmes de santé propices à une continuité relationnelle élevée aux centres de soins primaires, nous avons ajouté aux éléments clés de la documentation comparative2,7,8 l’expertise de spécialistes en soins primaires de 4 des pays comparateurs représentant une variété de caractéristiques géographiques, systémiques et culturelles, soit le Royaume-Uni (M.A.), les Pays-Bas (E.B., V.L.L.C.B.), la Norvège (I.S.S.) et la Finlande (J.A.), et nous avons consulté plusieurs ressources pertinentes spécifiques à ces pays.
Dans les 4 pays comparateurs, la majeure partie des soins primaires est assurée par un système public même si certains ont des systèmes parallèles de rémunération ou d’employeurs privés. Le gouvernement national établit les priorités en matière de soins de santé et les instances locales les adaptent à leur milieu et à l’organisation de leurs services. Dans les 4 pays, les omnipraticiens exercent un contrôle sur l’accès aux médecines de spécialité. La plupart des omnipraticiens offrent des soins longitudinaux et globaux en cabinet et sont rémunérés par capitation ou salaire. L’utilisation des équipes interprofessionnelles varie, même si de plus en plus de responsabilités sont déléguées au personnel infirmier et à d’autres professions de la santé9,25–27. Les cliniques sans rendez-vous sont pour ainsi dire absentes du système public dans les 4 pays comparateurs, les omnipraticiens offrent des soins en dehors des heures normales qui peuvent être intégrés (p. ex., en Norvège) ou mandatés (p. ex., au Royaume-Uni, les centres de médecine générale peuvent donner à forfait la prestation des soins en dehors des heures normales à des coopératives ou à des sociétés privées qui rémunèrent leurs omnipraticiens à la consultation) 9,28–30. Fait à noter, l’inscription auprès des omnipraticiens est automatique, obligatoire ou fortement encouragée, puisque les systèmes préconisent la continuité relationnelle entre patientèle et centre de soins primaires à proximité du domicile. Tous les pays éprouvent des difficultés sur le plan des effectifs en soins primaires en raison de la charge qui ne cesse de s’alourdir pour les médecins, du nombre croissant d’omnipraticiens qui travaillent à temps partiel, de l’épuisement professionnel et des défis de recrutement et de maintien en poste31–34.
Finlande
En Finlande, les gens se trouvent automatiquement inscrits au centre de santé le plus près de leur domicile et peuvent changer de centre de santé 1 fois l’an. Les omnipraticiens sont salariés, ils ont droit à une indemnité de congé et à un régime de retraite. En plus de voir la patientèle en consultation externe, les omnipraticiens des centres de santé prodiguent aussi des soins dans les hôpitaux, les établissements de soins de longue durée, les maternités, les centres de soins primaires pédiatriques et les écoles. Une clinique ouverte en dehors des heures normales est intégrée aux services d’urgences des hôpitaux, à l’exception de quelques régions rurales9. Longtemps, les omnipraticiens ont eu leurs propres listes de malades35; toutefois, le modèle a changé au cours des années 2000, et désormais, on assigne aux malades le premier rendez-vous médical disponible, ce qui a entraîné une baisse de la continuité relationnelle dans les soins36. Au cours des 20 dernières années, les centres de santé se sont concentrés sur l’amélioration de l’accès et de la collaboration interprofessionnelle dans les équipes composées d’omnipraticiens, de physiothérapeutes, de psychologues et de personnel infirmier de diverses spécialités, allant de la santé mentale aux maladies chroniques37. Le personnel infirmier est le premier point de contact lorsqu’une personne communique avec le centre de santé. Il effectue la première évaluation et conseille la patientèle, qu’il s’agisse de mesures à appliquer à domicile ou d’une prise de rendez-vous pour une consultation médicale au centre de soins. En plus des centres de soins, il existe des services de santé en milieu de travail pour la main-d’œuvre. Toutes les personnes qui résident en Finlande ont accès à leur dossier de santé intégré, accessible à partir d’un site Web centralisé.
Pays-Bas
Les résidents des Pays-Bas doivent souscrire à une assurance santé auprès d’assureurs privés. Un système de contrôle strict prévoit que pour se faire rembourser leurs frais d’hospitalisation ou de soins en médecine de spécialité les malades doivent présenter aux assureurs les demandes de consultation faites par les omnipraticiens. Aucune contribution de la patientèle n’est prévue pour les consultations en médecine générale, mais certaines s’appliquent pour d’autres segments du système. La patientèle est encouragée à choisir parmi les omnipraticiens d’un centre de soins à proximité de leur domicile38 et bénéficie d’un appui en ce sens29. Parfois, les omnipraticiens restreignent les inscriptions de malades vivant à proximité de leur lieu de pratique25. Si des centres refusent des malades parce que leurs listes sont complètes, les assureurs sont alors responsables de trouver d’autres médecins pour la patientèle. Les omnipraticiens sont rémunérés selon 3 méthodes différentes: rémunération par capitation, ce qui encourage les inscriptions; rémunération pour une contribution aux parcours de soins interprofessionnels (p. ex., prise en charge du diabète de type 2); et incitatifs de rendement (p. ex., pour la prise en charge des maladies chroniques et l’expérience de la patientèle)39. Un réseau hautement organisé de soins en médecine générale accessibles en dehors des heures normales permet un accès aux soins primaires 24 heures sur 24, ce qui allège le fardeau individuel des omnipraticiens et celui des services d’urgence hospitaliers40. Les technologies de l’information soutiennent la pratique. Par exemple, 58 % des cabinets médicaux aux Pays-Bas permettent aux gens de prendre rendez-vous en ligne et 22 % permettent la consultation de leur dossier médical personnel en ligne33. La plupart des cabinets disposent de 1 omnipraticien ou plus qui a accès à du personnel administratif et parfois, à des adjointes ou adjoints médicaux dûment formés pour faciliter la prise en charge des maladies chroniques, par exemple41. Les défis actuels incluent la durée moyenne relativement brève des consultations individuelles et la forte demande pour des soins que les omnipraticiens jugent « superflus »33.
Norvège
Un système national de continuité relationnelle entre patientèle et centres de soins fait en sorte que la population norvégienne a automatiquement accès à des omnipraticiens attitrés. Il est possible de changer d’omnipraticien jusqu’à 2 fois l’an dans la mesure où ces derniers en ont la capacité. Les personnes qui choisissent de ne pas s’inscrire au système doivent en informer les autorités locales42. Les omnipraticiens, sous contrats individuels avec les municipalités, ont généralement le statut de travailleurs autonomes au sein de groupes habituellement formés de 2–6 médecins qui partagent le personnel de bureau et à l’occasion, le personnel infirmier28. Leur rémunération provient de 3 sources: paiement par capitation par les municipalités, contributions de la patientèle, et rémunération à l’acte par le régime d’assurance national26. Les cliniques sans rendez-vous ne relèvent pas du système public, elles relèvent du privé28. Les soins en dehors des heures normales sont très bien organisés avec une ligne infosanté nationale pour les services ambulanciers et une autre pour les services médicaux requis en dehors des heures normales. Comme aux Pays-Bas, les malades entrent d’abord en contact par téléphone avec du personnel infirmier qui procède à une évaluation pour déterminer s’il faut envoyer une ambulance, ou si une consultation médicale auprès d’un omnipraticien s’impose à domicile ou dans une clinique ouverte en dehors des heures normales26,28. Les omnipraticiens doivent aussi libérer des plages horaires durant la journée pour les consultations d’urgence et sont responsables des admissions hospitalières. Pour pouvoir consulter dans un service d’urgence, les malades doivent y être envoyés par leur médecin ou amenés par ambulance35. L’accès aux soins primaires en milieu rural est un défi permanent.
Royaume-Uni
Les personnes sont encouragées à s’inscrire auprès d’un cabinet médical local de leur choix à partir de sites Web conçus pour localiser les cliniques selon les codes postaux27,43–46. L’inscription auprès d’un groupe de médecine familiale est solidement implantée. Par exemple, il faut inscrire les nouveau-nés auprès d’un cabinet local dans les 6 semaines suivant la naissance, faute de quoi les personnes sont mises en contact avec des responsables communautaires qui vérifient les raisons de la non-inscription et les orientent vers des cabinets de médecine générale adaptés27. Les cabinets ne refusent habituellement pas de malades sauf s’ils résident à l’extérieur de leur secteur ou si leurs listes sont complètes27. Lorsque les malades déménagent, on les encourage à s’inscrire auprès d’un cabinet local, mais ils ne se trouvent pas automatiquement désinscrits de leur clinique précédente. Une politique nationale veut que tous les malades aient leur omnipraticien attitré47, même si, souvent, ils voient d’autres omnipraticiens ou d’autres professionnels de la santé dans le même cabinet au cours de la même maladie. La continuité des soins a diminué au cours des 2 dernières décennies48 en raison de diverses tendances, comme l’augmentation du nombre d’omnipraticiens qui travaillent à temps partiel, les incitatifs qui font que les malades ont leur rendez-vous le jour même, l’augmentation de la taille des pratiques en médecine générale49,50 et le rôle élargi des autres professions de la santé, y compris la pharmacie, la physiothérapie, les soins infirmiers avancés, la prescription sociale et les conseils en matière de santé et mieux-être51. Les omnipraticiens travaillent principalement dans des pratiques longitudinales, mais peuvent aussi travailler auprès de spécialistes pour tenir des cliniques ambulatoires additionnelles52. L’information sur la qualité des soins prodigués dans les cliniques est publique, y compris l’avis des malades sur la rapidité d’accès aux soins53. Même si les niveaux de continuité relationnelle y sont élevés, le Royaume-Uni traverse actuellement une période de pénurie d’omnipraticiens et met en place diverses mesures pour tenter de régler le problème: augmenter le nombre de places en médecine générale dans les facultés, utiliser davantage la télémédecine ou des systèmes de triage en ligne, déléguer certaines tâches à d’autres professions de la santé et accélérer la reconnaissance des acquis des personnes formées à l’étranger afin qu’elles puissent exercer au Royaume-Uni50,54–56.
Quelles leçons le Canada peut-il tirer des pays comparateurs pour favoriser la continuité relationnelle entre patientèle et centres de soins primaires?
Le Canada est vaste et sa population est diverse; il faut tenir compte de ces facteurs contextuels. La proximité des États-Unis a aussi une influence sur les attentes des médecins et de la patientèle pour ce qui est des normes culturelles57. Au Canada, les systèmes ressemblent déjà à ceux de pays dont les niveaux de continuité relationnelle entre patientèle et centres de soins primaires sont élevés, par exemple, en ce qui concerne le financement régional des services médicaux par les gouvernements, les dépenses globales en matière de santé et le rôle des omnipraticiens dans le contrôle de l’accès à d’autres segments du système de santé. Par contre, des facteurs historiques ont aussi influencé le système actuel au Canada, notamment les négociations du corps médical lors de l’avènement de l’assurance maladie: les médecins ont conservé le statut de travailleurs autonomes en pratique privée rémunérés à l’acte par le système22. Les systèmes de santé canadiens peuvent encore tirer d’importantes leçons des pays qui ont des taux plus élevés de continuité relationnelle entre patientèle et centres de soins primaires (encadré 1). Nous proposons des mesures destinées aux gouvernements, aux associations professionnelles et aux médecins; et il faut accorder une attention spéciale à l’amélioration de l’accès en région rurale qui n’est pas abordée spécifiquement.
Encadré 1: Le Canada peut s’inspirer des pays de l’OCDE où les niveaux de continuité relationnelle entre patientèle et centres de soins primaires sont élevés
Reddition de comptes
Faire en sorte que les omnipraticiens travaillent surtout dans cliniques de médecine familiale (c. pratiques spécialisées ou ciblées)
Responsabilité des médecins de soins primaires vis-à-vis des assureurs
Financement
Proportion plus élevée des dépenses publiques totales en matière de santé
Proportion plus élevée de dépenses totales en matière de santé consacrée aux soins primaires
Nombre plus élevé de médecins par personne
Organisation du système de santé
Inscription auprès d’omnipraticiens ou de centres de médecine familiale exigée et simplifiée
Prestation des soins à proximité du domicile favorisée
Système d’information
Amélioration de la communication malade–médecin
Intégration entre les soins primaires et les autres éléments du système
Organisation des pratiques et rémunération des médecins
Responsabilités des autres professions de la santé (p. ex., soins infirmiers, physiothérapie)
Omnipraticiens salariés ou payés par personne (ou pratique payée par personne)
Organisation des soins en dehors des heures normales
Nombre limité de cliniques sans rendez-vous
Remarque: OCDE = Organisation de coopération et de développement économiques.
Reddition de comptes
Dans les pays qui ont des niveaux élevés de continuité relationnelle entre patientèle et centres de soins primaires, les omnipraticiens ont des ententes contractuelles et rendent des comptes aux gouvernements, aux assureurs ou aux 2 instances. En revanche, au Canada, la plupart des médecins de famille ont le statut de travailleurs autonomes et n’ont pas d’obligations ou de comptes à rendre relativement à la quantité des services fournis, à la localisation des cabinets, au nombre d’heures travaillées, à la dotation en personnel, aux malades acceptés ou à la capacité de répondre aux besoins de la population locale. En retour, les médecins reçoivent peu d’appui de la part des systèmes de santé pour les infrastructures, qu’il s’agisse de technologies de l’information, de coordination des systèmes ou des membres des équipes interprofessionnelles.
Fait à noter, dans les pays où la continuité relationnelle est élevée, les omnipraticiens travaillent presque exclusivement en cabinet médical, en pratique générale. Par contre, au Canada, près du tiers des médecins de famille travaillent dans des domaines ciblés, telles la médecine d’urgence, la médecine hospitalière, la médecine du sport et la psychothérapie58. La médecine d’urgence et la médecine hospitalière sont d’importantes fonctions au sein des systèmes et leur dotation adéquate nécessiterait une formation médicale globale plus poussée. D’autres types de travail, comme les pratiques exclusives en médecine du sport et en psychothérapie, ne seraient probablement pas autorisés par les assureurs dans les pays comparateurs; les associations professionnelles et les gouvernements des provinces et des territoires doivent songer à des façons de faire de la pratique longitudinale en cabinet médical le parcours professionnel de choix des nouveaux médecins de famille. Compte tenu des défis actuels, les médecins et les organisations professionnelles devraient se demander s’il est avantageux d’intégrer plus de médecins dans le système, et ce, tant pour les médecins que pour le public.
Financement
Les gouvernements fédéral, provinciaux et territoriaux pourraient accroître la proportion des dépenses publiques en matière de santé; par exemple, les régimes d’assurance maladie pourraient être élargis afin d’inclure les médicaments d’ordonnance, les soins dentaires et un plus grand nombre d’interventions en matière de santé mentale; les médecins s’en trouveraient moins sollicités pour combler diverses lacunes. Une proportion plus élevée du budget total en matière de santé devrait aller aux soins primaires, ce qui permettrait de faire les investissements requis en infrastructures et en main-d’œuvre. Le Canada a aussi besoin d’un plus grand nombre de médecins par personne. Le manque de médecins signifie globalement que les médecins de famille doivent combler les besoins ailleurs dans le système de santé (p. ex., soins hospitaliers), et que leurs effectifs diminuent dans les cabinets médicaux. Cela signifie aussi que les médecins de famille sont moins susceptibles d’avoir rapidement accès aux spécialistes, ce qui alourdit leur tâche. Les temps d’attente pour consulter en médecine de spécialité au Canada sont particulièrement longs comparativement aux autres pays59.
Organisation du système de santé
Les gouvernements locaux ou provinciaux et territoriaux pourraient faire la transition vers un système où les personnes se trouveraient automatiquement inscrites ou auraient le droit de s’inscrire auprès d’un groupe de médecine à proximité de leur domicile. Ces groupes de médecine prodigueraient des soins primaires défrayés par le gouvernement et leur dotation serait adaptée aux besoins de la population. Déléguer certaines tâches à d’autres membres de l’équipe soignante, comme le personnel infirmier, les physiothérapeutes et les psychologues, pourrait en théorie accroître la capacité des effectifs, surtout si des membres de l’équipe autres que les médecins deviennent le premier point de contact. D’autres pays pourraient servir de modèles pour l’intégration dans la pratique de diverses professions de la santé comme les adjointes ou adjoints médicaux. Garantir l’accès aux soins primaires pourrait nuire à la continuité relationnelle et à l’accès rapide aux soins non urgents, mais un tel compromis serait préférable au statu quo, c’est-à-dire le fort niveau de non-continuité relationnelle entre patientèle et centres de soins primaires au Canada.
Systèmes d’information
Les gouvernements pourraient investir dans des systèmes d’information pour améliorer l’efficience de la pratique et accroître les capacités, par exemple en simplifiant la communication avec les malades au moyen d’outils comme les prises de rendez-vous en ligne et les communications sécurisées. De plus, les diverses régions canadiennes doivent uniformiser leurs dossiers médicaux électroniques pour les rendre accessibles aux malades et aux médecins, peu importe leur situation à l’intérieur du système de santé.
Organisation des pratiques et rémunération des médecins
Les gouvernements des provinces et des territoires et les associations professionnelles pourraient promouvoir la notion de salariat ou de rémunération par capitation pour les omnipraticiens, puisque ces modes de rémunération peuvent aider à améliorer les services à la population. La rémunération par capitation est un paiement fixe par malade habituellement ajusté en fonction de l’âge, du sexe et de la complexité sociale ou médicale et permet d’inscrire un plus grand nombre de malades. À l’heure actuelle, la plupart des médecins de famille au Canada sont rémunérés à l’acte60. Les organisations professionnelles nationales militent fortement pour une réforme de la rémunération qui inclut diverses formules de paiement par capitation mixte tenant compte de la complexité des cas61.
Les pays comparateurs ont beaucoup moins de cliniques sans rendez-vous et fonctionnent plutôt selon des normes ou une reddition de comptes favorisant un accès rapide, y compris des avis publics paramétrés sur l’expérience des malades. Les soins en dehors des heures normales sont organisés et appuyés à l’échelle régionale, ce qui permet l’accès aux soins d’urgence tout en allégeant la pratique des omnipraticiens (c.-à-d., qu’ils effectuent moins de quarts en dehors des heures normales parce que les quarts sont partagés parmi des effectifs régionaux plus grands et que les soins sont prodigués en équipe). Le fait de disposer d’un moins grand nombre de cliniques sans rendezvous permet aux effectifs en soins primaires d’exercer en cabinet dans la continuité. La pandémie de COVID-19 a contribué à la multiplication des modèles d’accès rapide aux soins au Canada, dont plusieurs à but lucratif; les gouvernements et les associations professionnelles devraient envisager de réglementer et de limiter les ressources consacrées aux soins épisodiques plutôt que longitudinaux.
Conclusion
Les soins primaires sont la porte d’entrée du système de soins de santé; or au Canada près de 1 malade sur 5 n’avait pas de médecin de famille au début de la pandémie et la situation ne fera que s’aggraver si on ne la corrige pas. Le Canada peut s’inspirer d’autres pays de l’OCDE, comme les Pays-Bas, la Norvège, le Royaume-Uni et la Finlande, où plus de 95 % des personnes ont des médecins de famille attitrés, où la couverture d’assurance maladie est pour ainsi dire universelle, où la proportion des dépenses publiques en matière de santé et consacrée aux soins primaires est plus importante qu’au Canada et où les omnipraticiens font partie d’équipes mieux organisées et doivent rendre plus de comptes sur les soins à prodiguer. Ces exemples internationaux pourraient aider à orienter une audacieuse réforme des politiques de la santé au Canada et appuyer une vision de soins primaires pour toute la population.
Footnotes
Intérêts concurrents: Erica Barbazza déclare avoir reçu du financement du programme Actions Marie Skłodowska-Curie du programme-cadre européen Horizon 2020 et des honoraires de consultation de l’Organisation mondiale de la santé. Tara Kiran déclare avoir reçu du financement de Santé Canada et des honoraires de l’Association médicale de l’Ontario, du Collège des médecins de famille de l’Ontario, du ministère ontarien de la Santé, de l’Association médicale canadienne et du Collège canadien des médecins de famille. Aucun autre intérêt concurrent n’a été déclaré.
Cet article a été révisé par des pairs.
Collaborateurs: Richard Glazier et Tara Kiran ont conçu l’étude. Heba Shahaed, Richard Glazier et Tara Kiran l’ont modélisée, en ont recueilli les données et ont réalisé l’analyse. Tous les auteurs et autrices ont contribué à l’interprétation des données. Heba Shahaed et Tara Kiran ont rédigé l’ébauche du manuscrit. Tous les auteurs et autrices ont révisé de manière critique le contenu intellectuel important, ont donné leur approbation finale pour la version destinée à être publiée et ont accepté d’être responsables de tous les aspects du travail.
Financement: Tara Kiran et Richard Glazier bénéficient du soutien du Département de médecine familiale et communautaire de l’Université de Toronto et de l’Hôpital St. Michael en tant que cliniciens-chercheurs. Tara Kiran est titulaire de la chaire de recherche Fidani en amélioration et innovation en matière de médecine familiale de l’Université de Toronto. Cette analyse bénéficie d’une subvention de la chaire de recherche Fidani et des Instituts de recherche en matière de santé du Canada (no. SOP 162662).
This is an Open Access article distributed in accordance with the terms of the Creative Commons Attribution (CC BY-NC-ND 4.0) licence, which permits use, distribution and reproduction in any medium, provided that the original publication is properly cited, the use is noncommercial (i.e., research or educational use), and no modifications or adaptations are made. See: https://creativecommons.org/licenses/by-nc-nd/4.0/