Voir la version anglaise de l’article ici: www.cmaj.ca/lookup/doi/10.1503/cmaj.212009
Pour lire le témoignage d’une personne atteinte, voir www.cmaj.ca/lookup/doi/10.1503/cmaj.220516-f
La dissection spontanée de l’artère coronaire (DSAC) est de plus en plus reconnue comme une cause d’infarctus du myocarde (IM) et représente 35 % des syndromes coronariens aigus chez les femmes de 50 ans ou moins, en plus d’être la cause la plus fréquente de l’IM chez les patientes en péripartum.
Le diagnostic repose sur la coronarographie et les signes angiographiques de dissection; les artères coronaires sont souvent tortueuses.
La plupart des patients peuvent être traités de manière conservatrice (sans endoprothèse) et un rétablissement des vaisseaux a été démontré à la coronarographie chez la plupart des patients dans les 4–8 semaines qui suivent leur hospitalisation.
De nombreux patients continuent d’éprouver des syndromes de DRS après un premier épisode de DSAC.
Les lignes directrices thérapeutiques fondées sur des données probantes sont limitées; toutefois, un traitement antiplaquettaire simple, les β-bloquants, l’évitement de tout effort physique important et le dépistage vasculaire de la dysplasie fibromusculaire et autres anomalies vasculaires associées sont des approches généralement acceptées.
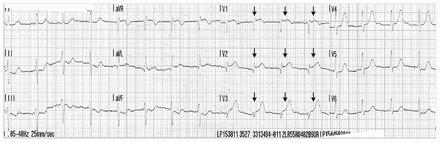
Une femme de 50 ans a subitement présenté des douleurs rétrosternales (DRS). Les ambulanciers ont été appelés et son électrocardiogramme (ECG) a révélé une élévation du segment ST aux dérivations précordiales antérieures associée à des ondes Q évoquant un possible infarctus aigu du myocarde (IAM) (figure 1). Quarante minutes après le déclenchement des DRS, la patiente a fait un arrêt cardiaque avec fibrillation ventriculaire. Elle a reçu un massage cardiaque d’une minute par compressions et a subi une défibrillation avec retour à la circulation spontanée. Elle a été transférée à l’hôpital doté d’un laboratoire d’hémodynamie le plus proche pour coronarographie urgente et intervention coronarienne percutanée (ICP).
Femme de 50 ans qui a été amenée pour infarctus du myocarde (IM) avec élévation du segment ST secondaire à une dissection spontanée de l’artère coronaire (DSAC). Électrocardiogramme initial montrant une élévation du segment ST aux dérivations précordiales antérieures avec ondes Q suggérant un possible IM aigu (flèches).
Les antécédents médicaux de la patiente incluaient hypertension, tabagisme, maladie pulmonaire obstructive chronique, hystérectomie, dépression et acouphènes pulsatiles occasionnels. Elle n’avait aucun antécédent de dyslipidémie ou de diabète.
À son arrivée à l’hôpital, la patiente présentait toujours de légères DRS et les signes d’infarctus persistaient à l’ECG. Sa tension artérielle était à 113/75 mm Hg et sa fréquence cardiaque à 112 battements/min. À la coronarographie, la paroi endoluminale des coronaires paraissait lisse, avec des tortuosités dans tous les vaisseaux (figure 2A). Une réduction inhabituelle du calibre vasculaire a été notée à la portion distale du tronc coronaire gauche et dans l’interventriculaire antérieure (IVA) proximale sur un segment de 20–25 mm (figures 2B et 2C). L’hémodynamicien a craint une dissection spontanée de l’artère coronaire (DSAC) plutôt qu’une athérosclérose classique avec rupture de plaque. La tomographie par cohérence optique (TCO) a confirmé la DSAC (figure 3). Ces images ont montré un hématome intramural avec lumières vraie et fausse débutant à la portion distale du tronc coronaire gauche et se prolongeant sur 20 mm de l’IVA proximale causant un rétrécissement luminal de 50 %–80 %. Comme le débit coronarien était rapide, que la patiente manifestait des symptômes légers, qu’elle avait un état hémodynamiquement stable, elle a pu être traitée de manière conservatrice sans ICP. L’échocardiographie a montré une fraction d’éjection ventriculaire gauche (FEVG) de 35 %–40 % avec akinésie apicale, sans thrombus au ventricule gauche. Une épreuve d’effort s’est révélée négative à l’égard de l’ischémie. La patiente a reçu son congé et on lui a remis des ordonnances d’acide acétylsalicylique (AAS), de métoprolol, de périndopril et d’inhalateurs.
(A) Coronarographie de la consultation initiale montrant l’artère coronaire droite dominante au niveau de l’incidence crâniale antéro-postérieure révélant l’absence d’irrégularités luminales. Tortuosité notée à la branche interventriculaire postérieure (astérisques). (B) Coronarographie de la coronaire gauche dans l’incidence oblique antérieure droite (OAD)–caudale lors de la consultation initiale. Les flèches montrent le rétrécissement luminal du tronc coronaire gauche distal se prolongeant sur 20 mm de l’interventriculaire antérieure proximale (IAP). Les astérisques indiquent la tortuosité de l’artère circonflexe gauche. (C) Coronarographie de la coronaire gauche dans l’incidence OAD-crâniale lors de la consultation initiale. Les flèches montrent le rétrécissement luminal de la coronaire gauche distale et de l’IVA proximale. (D) Coronarographie de contrôle de la coronaire gauche dans l’incidence OAD-caudale effectuée 2 semaines après la consultation initiale pour récurrence de DRS. À la coronarographie, les flèches montrent la résolution de la dissection du tronc coronaire gauche et de l’IVA proximale.
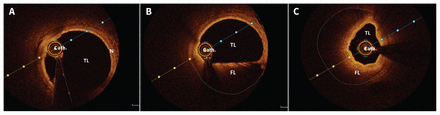
Cliché de tomographie par cohérence optique (TCO) de (A) l’interventriculaire antérieure (IVA) distale révélant la lumière vraie (TL, pour « true lumen » ), la paroi de la coronaire normale (N) et le cathéter de TCO (cath.); (B) IVA proximale disséquée avec TL et lumière fausse (FL, pour «false lumen ») et cathéter de TCO (cath.) — Fait à noter, la FL contient un hématome intramural; et (C) IVA proximale disséquée montrant la TL et la FL qui causent un rétrécissement de la TL de 50 %–80 % par compression extrinsèque sur ce segment.
La patiente est revenue à l’hôpital 2 semaines plus tard pour récurrence de DRS intermittentes d’une durée de 5–30 minutes. Son ECG montrait une inversion des ondes T précordiales semblable à ce que montrait l’ECG avant son congé, ses taux de troponine sériques étaient normaux. En raison de la localisation délicate de la DSAC originale, une coronarographie de contrôle a été effectuée. Cet examen a montré des coronaires normales avec résolution angiographique complète de l’hématome intramural et de la compression endoluminale du tronc coronaire gauche et de l’IVA proximale (figure 2D), ainsi qu’une amélioration de la FEVG à plus de 50 %.
Au cours des mois suivants, la patiente a continué d’éprouver des épisodes intermittents de DRS et a été suivie dans une clinique régionale de DSAC. Un dépistage vasculaire a été entrepris avec 2 angiographies par TDM de la tête et du cou, du thorax, de l’abdomen et du bassin. Elle a reçu un diagnostic de dysplasie fibromusculaire (DFM) des deux artères carotidiennes internes et des artères coronaires. Elle a été hospitalisée de nouveau 6 et 8 mois après sa consultation initiale pour DRS récurrentes, sans signe d’infarctus à l’ECG ni aux analyses de laboratoire (marqueurs cardiaques). L’échocardiographie effectuée 6 mois post-IM a montré une taille et une fonction ventriculaires gauches normales (FEVG 62 %). La coronarographie après 8 mois a montré des artères coronaires normales.
Discussion
La dissection spontanée de l’artère coronaire est de plus en plus reconnue comme une cause atraumatique, non iatrogène, ni athéroscléreuse des syndromes coronariens aigus (SCA). Elle représente environ 4 % de tous les SCA et 35 % des SCA chez les femmes de 50 ans ou moins1,2. La DSAC résulte d’une déchirure ou d’un saignement spontanés de l’intima causant un hématome à l’intérieur de la tunique médiane et entraînant une séparation de l’intima du vaisseau touché1. La lumière fausse formée par l’hématome intramural comprime la lumière vraie, entraînant une ischémie.
Le tableau 1 résume les principales différences sur les plans des caractéristiques démographiques et de la prise en charge entre la DSAC et le SCA d’origine athéroscléreuse. La dissection spontanée de l’artère coronaire affecte le plus souvent les femmes d’âge moyen; de 10 %–15 % seulement des cas s’observent chez les hommes1,3. Les patients atteints de DSAC présentent des taux moindres de facteurs de risque cardiovasculaire habituels4. Les facteurs de risque de DSAC incluent stresseurs émotionnels et physiques, grossesse, maladies des tissus conjonctifs (rarement) et DFM. Il faudra approfondir la recherche pour en comprendre les déterminants génétiques, étant donné que très peu de mutations génétiques familiales (F11R, TLN1) et sporadiques (TSR1, PHACTR1, EDN1) ont été identifiées en lien avec la DSAC1.
Principales différences entre les caractéristiques démographiques, les maladies associées et la prise en charge de la dissection spontanée de l’artère coronaire (DSAC) et celles du syndrome coronarien aigu (SCA) athéroscléreux
La dysplasie fibromusculaire est une artériopathie qui peut causer des sténoses, des anévrismes, des dissections et des tortuosités artérielles. Elle touche le plus souvent les artères rénales, carotidiennes, vertébrales et coronaires1. La DFM a été identifiée dans plus de 60 % des cas de DSAC1,3. Une récente revue suggère de faire subir une angiographie par TDM allant de la tête au bassin à tous les patients pour dépister une atteinte multivaisseaux1.
La plupart des cas de DSAC s’accompagnent de DRS. Certains patient, comme la notre, ont un tableau clinique plus alarmant qui inclut arythmies ventriculaires (4 %–14 %), choc cardiogénique (2 %) ou mort subite3. Les biomarqueurs cardiaques en série sont généralement élevés et les signes à l’ECG peuvent suggérer un IM avec (25 %–50 %) ou sans élévation du segment ST3.
La coronarographie permet de diagnostiquer la DSAC. À la coronarographie, les lésions de DSAC ont été décrites à l’aide de la classification Yip–Saw5. La dissection spontanée de l’artère coronaire affecte le plus souvent les portions moyennes à distales des coronaires, l’IVA étant la plus souvent touchée (40 %–70 %); le tronc coronaire gauche est affecté dans 2 % des cas5. Un seul vaisseau est touché généralement, mais une atteinte de plusieurs segments s’observe dans 25 % des cas5.
À la coronarographie, la DSAC peut être confondue avec une coronaropathie athéroscléreuse. Quand le diagnostic est incertain, une imagerie intracoronarienne comme la TCO ou l’échographie intravasculaire peuvent être utiles. Chez notre patiente, sans la TCO, on aurait pu passer à côté du diagnostic de DSAC; par conséquent, il importe de maintenir un fort degré de suspicion face à des patients qui présentent peu de facteurs de risque cardiaques classiques.
Dans l’immédiat, l’objectif du traitement est de rétablir ou préserver la perfusion myocardique. Comme chez notre patiente, une guérison spontanée s’observe dans 95 % des cas en l’espace de 30 jours après une DSAC; par contre, de 2 %–8 % des cas ne rentrent pas dans l’ordre avec le traitement conservateur6. Dans les cas graves, on peut envisager la revascularisation s’il y a dissection au niveau du tronc coronaire gauche ou dissection proximale sévère accompagnée d’ischémie ou d’instabilité hémodynamique. Les options de revascularisation incluent l’ICP ou le pontage aortocoronarien (PAC). De précédentes revues rétrospectives montrent que seulement 30 % des ICP donnent des résultats positifs et durables1. L’intervention coronarienne percutanée pour la DSAC est associée à un risque accru de complications, notamment dissection iatrogène, propagation de l’hématome, sténose résiduelle, reprise de la revascularisation de la lésion cible en raison d’une thrombose de l’endoprothèse et resténose ou malposition de l’endoprothèse7,8. Dans certains cas, le PAC peut être envisagé si une région myocardique substantielle est à risque et si l’ICP n’est pas indiquée compte tenu du type de lésion. Les patients qui subissent un PAC présentent un taux de mortalité précoce plus élevé (5 %) en raison de tableaux cliniques graves, et plus des deux tiers des greffons s’obstruent à long terme en raison du débit compétitif à mesure que la DSAC rentre dans l’ordre9. Malgré le risque de défaillance du greffon, le PAC peut sauver des vies.
On ne dispose d’aucune donnée provenant d’essais cliniques randomisés et contrôlés pour orienter le traitement médical dans les cas de DSAC. Chez les patients qui ont subi une ICP, on recommande un double traitement antiplaquettaire pendant 1 an; un traitement médical conforme aux lignes directrices est préconisé en présence de dysfonction ventriculaire gauche ou d’insuffisance cardiaque1. En l’absence de ces indications claires, le traitement médical reste controversé. Chez les patients qui n’ont pas subi d’ICP, on ne s’entend pas sur le bien-fondé d’un traitement antiplaquettaire simple avec AAS ou d’un double traitement antiplaquettaire. À l’heure actuelle, de nombreux centres préfèrent un traitement antiplaquettaire simple. Une revue rétrospective a fait état de taux moindres de récurrences de DSAC avec des β-bloquants et des antihypertenseurs pour maintenir une tension artérielle normale5. Il faudra approfondir la recherche pour orienter le traitement médical.
Le taux de récurrence de la DSAC varierait de 10 %–30 % chez les patients au cours des 3 années qui suivent leur consultation initiale, et le risque est exacerbé en présence de tortuosités importantes des coronaires, de DFM, de céphalées migraineuses, d’hypertension et de grossesse1. Environ 20 % des patientes connaissent une récurrence lors d’une grossesse et plus de 70 % des cas de récurrence surviennent au cours de la première semaine post-partum1. Par conséquent, on conseille aux patientes d’éviter toute grossesse après une DSAC. Même si la DSAC est la cause la plus fréquente d’IM péripartum, elle a été observée chez les patientes de tous âges, nullipares et postménopausées; par conséquent, le lien entre DSAC et hormones sexuelles est incertain.
Les symptômes de DSAC ont été associés à un effort physique important chez 32 % des patients, mais les bienfaits d’une pratique régulière d’exercices modérés et individualisés surclassent clairement les risques de récurrence de DSAC à l’effort. Les patients devraient toutefois éviter de soulever des objets lourds, de s’adonner à un entraînement excessif, à des sports de haut niveau ou à des activités qui requièrent un effort prolongé1.
Comme l’illustre ce cas, les DRS récurrentes, sans ischémie, sont fréquentes dans les cas de DSAC, particulièrement au cours de la l’année suivant un premier épisode. Cela peut être lié au rétablissement vasculaire post-DSAC accompagné de dysfonction ou de vasospasme endothéliaux et, plus rarement, à une récurrence de la DSAC. L’anxiété d’anticipation face aux récurrences de DSAC est aussi fréquente et peut contribuer aux perceptions de douleurs à la poitrine. Un traitement antiangineux peut être tenté et chez la majorité des patients, les symptômes s’améliorent avec le temps. Nous suggérons une approche initiale non effractive, avec dosage de la troponine, ECG et épreuve d’effort chez les patients présentant un état stable. Toutefois, en cas de fort soupçon clinique, une coronarographie de contrôle pourrait être nécessaire pour écarter une récidive de DSAC1.
Une revue rétrospective a révélé que de 30 %–40 % des patients présentent des symptômes de trouble de stress posttraumatique (TSPT), d’anxiété et de dépression après un diagnostic de DSAC10. Chez ces patients, l’anxiété a diminué avec le temps, mais le TSPT et la dépression ont été indépendants du temps. Par conséquent, une prise en charge globale à long terme, incluant la réadaptation cardiaque, est importante pour les patients après une DSAC.
Conclusion
Ce cas rappelle que la DSAC est une cause importante de SCA chez les patients plus jeunes. Lorsque le diagnostic est incertain, une imagerie intracoronarienne doit être envisagée. Sa reconnaissance précoce est essentielle, puisqu’elle a des répercussions substantielles sur la prise en charge pharmacologique et les stratégies de revascularisation. La prise en charge repose sur un traitement conservateur et la plupart des patients présentent un pronostic favorable. On suggère un dépistage systématique de la DFM et d’autres anomalies vasculaires. La prise en charge à long terme des patients victimes de DSAC devrait inclure des modifications à l’hygiène de vie, le maintien d’une tension artérielle normale, la réadaptation cardiaque, des conseils sur la contraception et une attention aux enjeux de santé mentale chez plusieurs de ces patients.
La section « Études de cas » présente de brefs rapports de cas à partir desquels des leçons claires et pratiques peuvent être tirées. Les rapports portant sur des cas typiques de problèmes importants, mais rares ou sur des cas atypiques importants de problèmes courants sont privilégiés. Chaque article commence par la présentation du cas (500 mots maximum), laquelle est suivie d’une discussion sur l’affection sous-jacente (1000 mots maximum). La soumission d’éléments visuels (p. ex., tableaux des diagnostics différentiels, des caractéristiques cliniques ou de la méthode diagnostique) est encouragée. Le consentement des patients doit impérativement être obtenu pour la publication de leur cas. Renseignements destinés aux auteurs: www.cmaj.ca.
Footnotes
Intérêts concurrents: Mina Madan bénéficie de l’appui de la Chaire de recherche en cardiologie Polo, de la Fondation des maladies du cœur et de l’AVC de l’Université de Toronto. Aucun autre intérêt concurrent n’a été déclaré.
Cet article a été révisé par des pairs.
Les auteurs ont obtenu le consentement de la patiente.
Collaborateurs: Tous les auteurs ont contribué à la conception du travail, ont rédigé l’ébauche du manuscrit et en ont révisé de façon critique le contenu intellectuel important; ils ont donné leur approbation finale pour la version destinée à être publiée et assument l’entière responsabilité de tous les aspects du travail.
This is an Open Access article distributed in accordance with the terms of the Creative Commons Attribution (CC BY-NC-ND 4.0) licence, which permits use, distribution and reproduction in any medium, provided that the original publication is properly cited, the use is noncommercial (i.e., research or educational use), and no modifications or adaptations are made. See: https://creativecommons.org/licenses/by-nc-nd/4.0/